L’antibioprophylaxie (ABP) : Comment doit se passer la collaboration entre le chirurgien et l’anesthésiste ?
Quelles sont les responsabilités des praticiens ? Quelles sont les préconisations de la HAS, de la SFAR ?
« Je pensais que tu t’en occupais ! »
Au fil de notre expérience il ressort que les équipes médicales sont peu averties du jeu des responsabilités dans la prise en charge des infections et notamment du rôle de l’anesthésiste et du chirurgien dans l’administration de l’Antibioprophylaxie (ABP).
Relyens a constaté que, sur les 7 664 réclamations de patients reçues en 2018 et dont les griefs étaient liés à des accidents de cause médicales, 15% concernaient une infection.
Ainsi il nous paraissait important de faire un point sur un régime juridique souvent mal appréhendé par les équipes.
Cas concret
Un patient se fait opérer d’une prothèse totale de genou droit devant d’importantes douleurs. L’intervention est réalisée par le chirurgien A et l’anesthésiste B.
Le patient présente en post-opératoire des signes cliniques de sepsis au niveau de la cicatrice.
Une reprise chirurgicale pour lavage de prothèse est donc réalisée. Les prélèvements bactériologiques reviennent positifs à staphylocoque doré.
Le patient demande alors une expertise judiciaire devant cette infection qu’il soupçonnait nosocomiale.
Le rapport d’expertise retient :
« L’antibioprophylaxie pratiquée pour cette intervention n’est pas conforme.
La Vancomycine est un antibiotique temps-dépendant, elle nécessite, pour une bonne bactéricidie et imprégnation des tissus une diffusion lente. Ainsi, lorsqu’il s’agit d’estimer l’efficacité de la Vancomycine, cela se réalise 45 à 60 minutes après la fin de la perfusion. On peut donc penser qu’une injection sur 30 minutes, qui se termine 20 minutes avant l’incision, ne permettra pas d’obtenir dans les tissus, au moment de l’incision, une concentration efficace de Vancomycine. On peut estimer que du fait de l’antibioprophylaxie non conforme le patient a subi une perte de chance […] d’éviter une infection du site opératoire. »
Le patient conserve un Déficit Fonctionnel Permanent (DFP) de 10% en lien avec une raideur du genou droit et la rupture chronique de l’appareil extenseur.
L’indemnisation de ce patient est partagée entre le chirurgien et l’anesthésiste.
Qui porte la responsabilité de l’ABP ?
En France, l’ABP est souvent gérée par les anesthésistes-réanimateurs.
Si, en matière d’ABP, le rôle de l’anesthésiste peut être prépondérant voire exclusif de celui du chirurgien, il ne faut pas en conclure que l’opérateur n’a pas à s’en préoccuper, bien au contraire.
En effet, le code de la santé publique est silencieux sur la question de l’antibioprophylaxie et de l’acteur auquel elle incombe.
Les recommandations de la SFAR
Dans ce silence cependant la SFAR a adopté des recommandations, actualisées en 2017, sur « l’Antibioprophylaxie en chirurgie et médecine interventionnelle (patients adultes) » (1).
Elle indique également que :
« chaque équipe doit déterminer dans un protocole écrit quel est le praticien responsable de la prescription de l’ABP et de sa surveillance. Celui-ci peut être l’anesthésiste-réanimateur, le chirurgien, le gastroentérologue, l’imageur… ».
La check-list HAS précise d’ailleurs avant l’intervention chirurgicale que « l’équipe vérifie que l’antibioprophylaxie, si elle est indiquée, a bien été effectuée selon les recommandations et protocoles en vigueur dans l’établissement ».
Dès lors la mise en place et surveillance de l’antibioprophylaxie peut relever d’une multitude d’acteurs. Il incombe donc à l’établissement de clairement préciser, via un protocole interne, de quel acteur il s’agit selon l’organisation choisie. « Le protocole de service doit clairement déterminer qui fait quoi en la matière. »
En cas d’absence de protocole, « il y a une responsabilité partagée avec les opérateurs ».
Dans ce cas-là, le chirurgien et l’anesthésiste sont, en pratique, tous les deux considérés comme responsables de l’administration et surveillance de l’ABP. Devant un tribunal un partage 50/50 de la responsabilité est très souvent observé, sauf cas particuliers.
Le retour d'expérience Relyens

Également sensibilisé sur le sujet, Relyens, dans sa mission de manager des risques, a intégré dans son référentiel de visite de risques un élément d’appréciation permettant d’évaluer sur site et au bloc opératoire, la coordination et la répartition de rôles entre le chirurgien et le médecin anesthésiste-réanimateur.
Sur l’ensemble des établissements audités, Relyens constate une non-conformité de près de 37 % (2) sur cette thématique. Il est en effet relevé un manque, voire une absence de formalisation de la répartition des rôles de chacun.
Les préconisations de la HAS
Dans son dernier rapport d’activité des organismes agréés pour l’accréditation des médecins et des équipes médicales (3), la HAS nous indique que la majorité des Évènements Indésirables Associés aux Soins (EIAS) se produit sur le bloc opératoire et que les facteurs liés à l’équipe sont prépondérants. Le manque ou les lacunes des protocoles et des définitions des taches restent les principaux griefs retenus lors des déclarations des EIAS.
Protégez votre activité avec la RCP médicale Relyens !
Un contrat de Responsabilité Civile Professionnelle médicale :
- 100% adapté à votre activité (statut, spécialité, mode d’exercice)
- Souscription rapide
- Accompagnement par des experts


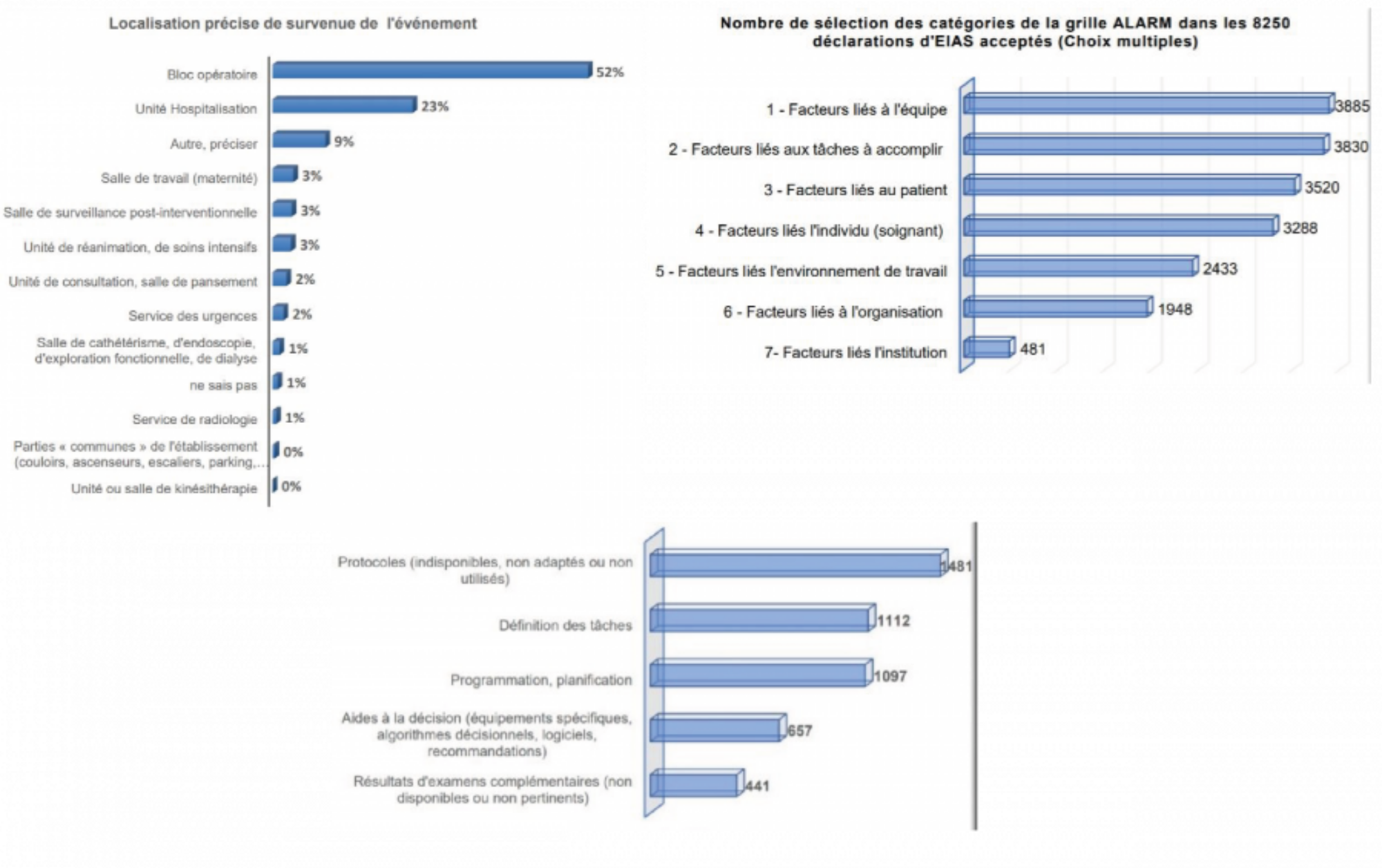
La HAS propose un ensemble de 15 préconisations (4) visant à améliorer la coopération entre médecins anesthésistes-réanimateurs et chirurgiens. L’une d’entre elles relate plus spécifiquement des protocoles et processus relatifs à la prise en charge de l’antibioprophylaxie. Elle insiste sur la nécessité de les co-construire de façon consensuelle, de les connaitre et de les respecter :
» Les procédures et protocoles de prise en charge des patients font l’objet d’un consensus entre les chirurgiens, les médecins anesthésistes-réanimateurs, et l’équipe du bloc opératoire. Ils sont connus et respectés de tous. Ils précisent, entre autres, le rôle de chacun pendant toute la durée de la prise en charge des patients et sont définis par écrit, connus et respectés, notamment en termes :
- De prise en charge de la douleur ;
- D’installation du patient au bloc opératoire ;
- De prise en charge de la prophylaxie antithrombotique ;
- De prise en charge de l’antibioprophylaxie et de l’antibiothérapie ;
- De gestion des anticoagulants et des antiagrégants ;
- De prescription des produits sanguins et dérivés ;
- De nutrition pré- et postopératoire ;
- De suspension, maintien, adaptation et décision de reprise des traitements personnels du patient ainsi que de rédaction des ordonnances de sortie ;
- De toute prise en charge spécifique au secteur d’activité…
Tout changement est tracé dans le dossier du patient et partagé autant que nécessaire« .
En évaluant les points forts et les points de vulnérabilité existants, les manques ou les écarts par rapport aux préconisations des tutelles ou des sociétés savantes, les équipes médico-chirurgicales pourront ainsi bâtir un plan d’actions tangibles visant à améliorer le travail en équipe. Il sera ainsi adapté à la taille des équipes, aux pratiques médico-chirurgicales, au secteur d’activité et à l’environnement opératoire.
Cette démarche permet ainsi d’intégrer et de valoriser le travail d’équipe dans la politique d’amélioration de la qualité des soins et du management des risques sur le bloc opératoire, pour que « mieux travailler ensemble » puisse renforcer durablement la sécurité du patient.
Nous nous attendons donc, dans un futur proche, à ne plus entendre « je pensais qu’il s’en occupait ».
Références
(1) Recommandations Formalisées d’Experts, SFAR, Antibioprophylaxie en chirurgie et médecine interventionnelle (patients adultes) 2018
(2) Audit réalisé de 2013 à 2019 sur 415 établissements MCO sociétaires Relyens, 154 sont non conformes
(3) Rapport d’activité 2017-2019 des organismes agréés pour l’accréditation de la qualité de la pratique professionnelle des médecins et des équipes médicales- HAS
(4) Fiche HAS : 15 points-clés pour une pratique efficace –coopération anesthésistes-réanimateurs /chirurgiens
En savoir plus
Si vous désirez en savoir plus sur les responsabilités en établissement de santé, ces contenus peuvent vous intéresser :



